无论在中国还是全球范围内,肝癌都属于一类高发的致命癌症。引起肝癌的危险因素因此备受关注。
肝细胞癌(HCC)是最常见的原发性肝癌类型。临床上发现,其中约 90% 的病例有肝硬化(cirrhosis)的背景。肝硬化也因此被广泛认为是肝癌的一个发病因素。
然而, 近日发表在 Cell 杂志旗下 Trends 综述系列期刊 Trends in Cancer (IF:11.019) 的一篇文章却对肝硬化和肝癌的关系提出了相反的观点。
文章作者认为,肝硬化可能是肝脏对损伤的一种保护性反应,不是促进肝癌,而是预防肝癌的发生。而如何理解肝硬化的机制与肝癌的关系,无疑将影响治疗策略。

矛盾的数据
一般认为,肝癌多起源于慢性炎症性肝病或肝炎,先出现纤维化,随后发生肝硬化,影响肝功能,最终可能导致死亡。
文章作者指出,尽管约 90%的肝癌病例有肝硬化的背景,但反过来,基于人群的综合研究表明,每年只有不到 5%的肝硬化患者会发展为肝癌。这一矛盾的数据说明,两种疾病之间并没有因果关系。
图片来源:站酷海洛 Plus
另一方面,从分子生物学机制来看,肝细胞癌主要起源于恶性肝细胞。而肝硬化发展过程中,各种小鼠肝损伤模型中的谱系追踪实验表明,特征性的再生结节(RNs)是由肝祖细胞(HPC)增殖形成的。换句话说,肝细胞癌和再生结节代表了两个独立的过程,由不同的分子机制控制,而不是有前后关系的事件。
作者由此提出,肝硬化也许不是诱发肝癌的癌变前状态。
肝硬化的本质
在这篇文章中,作者进一步根据已知的肝硬化发生机制,提出肝硬化可以在肝脏再生过程中限制肿瘤生长,成为一种保护机制。
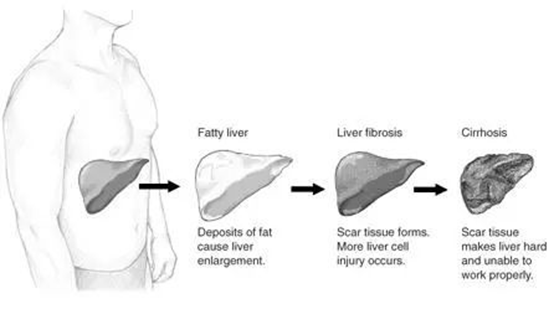
 ▲慢性损伤的不同发展阶段:正常肝脏→脂肪肝(脂肪沉积导致肝脏肿大)→肝纤维化(肝脏瘢痕组织形成,肝细胞损伤增多)→肝硬化(肝脏变硬,功能受损)(图片来源:NIH)
▲慢性损伤的不同发展阶段:正常肝脏→脂肪肝(脂肪沉积导致肝脏肿大)→肝纤维化(肝脏瘢痕组织形成,肝细胞损伤增多)→肝硬化(肝脏变硬,功能受损)(图片来源:NIH)
作为人体主要的代谢器官之一,肝脏容易受到各种因素造成的伤害。但我们知道,肝脏在受损或部分切除后,有着强大的修复和再生能力。然而,当损害持续存在时,肝脏的再生过程会出错。
肝细胞是组织再生的主要来源,当初始损伤剧烈影响肝细胞增殖时,再生涉及两个重要过程:肝祖细胞的增殖和肝星状细胞(HSC)的活化。
其中,肝祖细胞扩增形成的再生结节属于良性肿瘤,被纤维化组织包围。而肝星状细胞被激活后,可增殖并转分化为肌成纤维细胞(myofibroblasts)。这些细胞对于愈合伤口和形成瘢痕具有重要作用,生成的细胞外基质可以代替丢失的肝细胞来维持肝脏的硬度,是导致纤维化的主要贡献者。
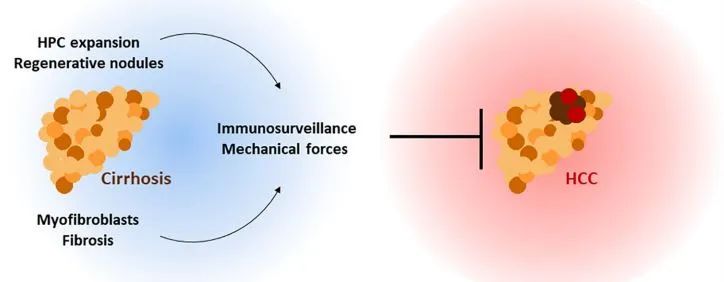
▲肝硬化时,肝祖细胞产生再生结节,肌成纤维细胞导致纤维化,共同抑制肿瘤的形成(图片来源:参考资料 [1])
一些研究显示,从微观分布来看,再生结节和纤维化产生的机械张力会从空间上限制肿瘤的发展,从而避免了癌细胞的扩散。在肝细胞癌小鼠模型中的实验显示,如果降低肝祖细胞的机械力、减轻再生结节的张力,会加速肿瘤发展。这些结果支持了再生结节有限制肝细胞癌发展的作用。
除了机械力的作用外,纤维化的发展和肝硬化引起的炎症可能会激发免疫系统,对肝脏中存在的恶性细胞有更好的反应。同时,肝祖细胞和肝星状细胞可以作为免疫监测的增强剂,有助于识别和抑制异常细胞,包括癌细胞。初步的证据来自肝纤维化和肝细胞癌小鼠模型中的实验结果。
总结这两方面的因素,作者认为,肝硬化并没有促进肝细胞癌,而是肝脏对组织再生和克隆扩张的控制。
留给治疗的问题
纤维化是肝硬化的基本特征,过去 20 年人们对肝纤维化发病机制的认识有了令人瞩目的进展,导致了抗纤维化疗法的发展。但研究作者指出,抗纤维化治疗或许不足以治疗肝细胞癌,因为有可能通过恶性肝细胞的进一步扩增而恶化肝癌的预后。
 图片来源:站酷海洛 Plus
图片来源:站酷海洛 Plus
为了设计出更好的治疗方法并改善肝细胞癌的预后,专家认为,需要进一步确定肝癌发展过程中纤维化的特定作用和免疫应答功能,理解肝硬化在肿瘤发生中的潜在保护作用。
而要达到这一目标,作者认为构建合适的动物模型十分重要。虽然目前已有肝纤维化的小鼠模型,但还没有动物模型能够概括肝病的所有肝和肝外特征,也没有符合人类肝硬化病理生理学的基因工程小鼠模型。
「肝硬化小鼠模型将极大地促进阐明慢性损伤和肝硬化的再生机制,了解所涉及途径和细胞类型的时空动力学,以及疾病进展过程中再生反应的变化如何促进肝癌发展,最终发现安全有效的药理方法,以减少两种致命疾病的发生率,改善患者的治疗和生存率」。